大腸がんの治療
医療の進歩と共に寿命も長くなり、日本人の半数以上の方が何かしらの癌になるといわれています。その中でも大腸がんは、男性では第3位、女性では乳がんに次いで第2位の罹患数で、統計データによるとおよそ12人に1人の割合で大腸がんになるという現状です。
また、男性は40歳以上、女性は70歳以上になると大腸がんの割合が大きくなります。
大腸がんは初期の段階であれば、体の変調を来すような症状はまずありません。発見が遅れある程度進行してしまうと、腹痛や腹満・下血などの症状が現われ、さらに進むと肝臓や肺などに転移を来します。
①診断
すべての癌種に言えることですが、早期に発見されればされる程、侵襲の少ない治療ができ、根治が得られる確率も高くなることが知られています。
一般に大腸がんを発見するために行われている検査は検便で、便の中に血液成分が混入していないか確認します。
血液成分が混ざっている(便潜血陽性)となれば、何らかの病変がある可能性があるので、精密検査として内視鏡検査(大腸カメラ)を行います。病変が見つかれば組織を採取し、そして採取した細胞を顕微鏡による病理検査を行い、がんであるかどうか診断します。
がんと診断された場合は、さらに全身を詳しく調べるために、腹部超音波検査や造影CT検査、血液検査など行います。
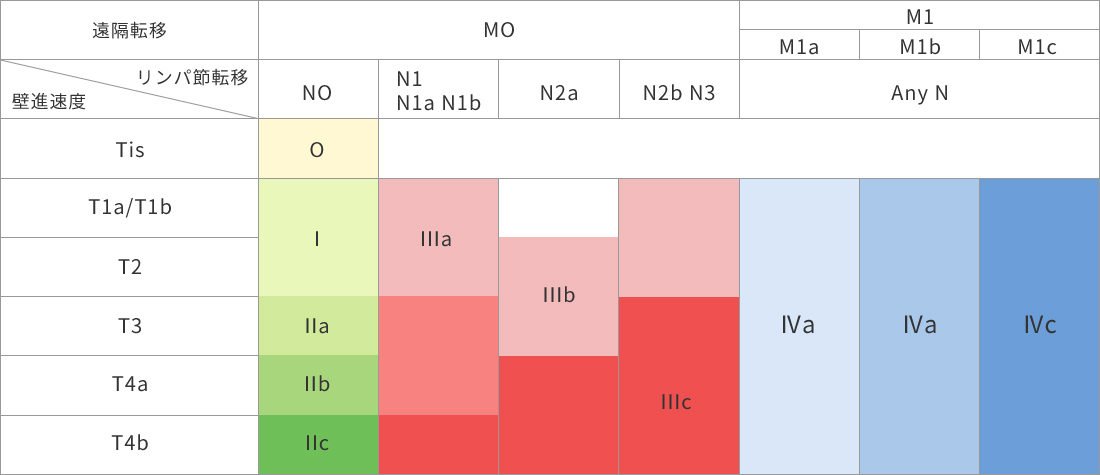
大腸がんの進行度は、どのくらい粘膜表面から深くまで浸潤しているか、リンパ節にどのくらい転移があるかどうか、肝臓や肺などに遠隔転移があるかどうかによって、ステージが決定されます。
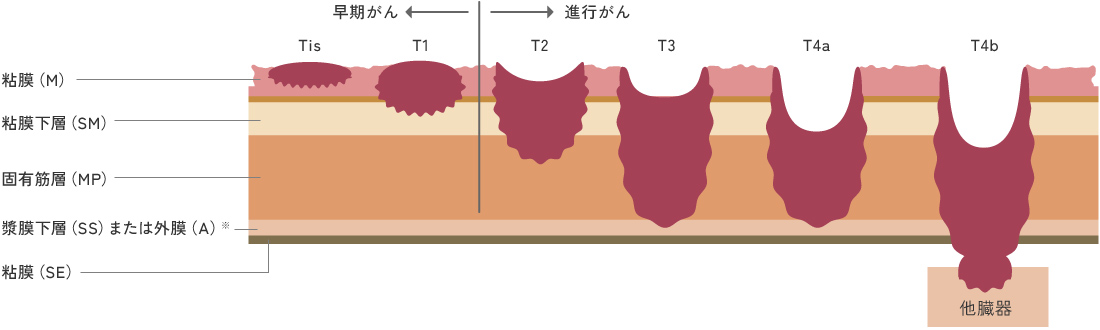
大腸がんの深達度
漿膜(しょうまく)が存在する部位は漿膜下層と呼びます。
上行結腸・下行結腸の後ろ側や下部直腸では漿膜がないため、外膜(adventitia)と呼びます。
| Tis |
がんが粘膜(M)内にとどまる |
| T1 |
がんが粘膜下層(SM)にとどまる |
| T2 |
がんが固有筋(MP)層にとどまる |
| T3 |
がんが固有筋層を超えているが漿膜下層(SS:漿膜がある部位)、または外膜(A:漿膜がない部位)までとどまる |
| T4a |
がんが漿膜(SE)を超えた深さに達する |
| T4b |
がんが大腸周囲の他臓器にまで達する |
②治療
当院では大腸がん治療ガイドラインに沿って治療を行っております。全身の精密検査によって臨床的病期(ステージ)を診断し、その病期によって治療法が決定されます。早期大腸がんであれば、大腸カメラを用いた内視鏡的切除にて大腸がんの治療を行い、進行大腸がんの治療には、手術による切除が基本となります。
③内視鏡治療
早期大腸がんに対する内視鏡的治療は、内視鏡的粘膜切除術(EMR)や内視鏡的粘膜下層剥離術(ESD)を行います。EMRでは1泊から2泊、ESDでは1週間の入院としています。
内視鏡では切除が困難であったり、癌の遺残の可能性がある、癌が粘膜下層深層まで進行していた場合は、さらに追加として手術を行います。
④手術
切除可能と判断された進行大腸がんの治療は手術が基本になります。大腸がんができた場所によって、術式(切除する範囲)が異なります。
 結腸右半切除術
結腸右半切除術
 横行結腸切除術
横行結腸切除術
 結腸左半切除術
結腸左半切除術
 S状結腸切除術
S状結腸切除術
 低位前方切除術
低位前方切除術
 直腸切除術
直腸切除術
(人工肛門造設)
当院では大腸がん手術に際して、腹腔鏡手術を長く取り入れています。
これまでの開腹手術では、術者、助手の手がお腹に入るため、約20~30cmの皮膚切開を行います。しかし腹腔鏡手術では、径が5mmと12mmのトロカー(細い筒のようなもの)を全部で4~5本腹腔内に挿入して、そこから細長い鉗子とカメラを出し入れして手術を行います。切除した大腸を取り出すために、約5cm程度の傷を作らなくてはいけませんが、それは虫垂炎(俗にいう盲腸)の手術の傷跡程度しか残りません。この小さな傷ですむということは、美容的な長所以外に以下のような大きな長所を生んでいます。
腹腔鏡下手術の長所
- 腹壁の機能障害の軽減
- 術後疼痛の軽減
- 出血量の軽減
- 癒着による腸閉塞の軽減
- 術後呼吸機能低下の軽減
しかしながら、既往に開腹手術歴がある、癌が高度に進行しているなど腹腔鏡での操作が困難な場合は、開腹手術となることがあります。
⑤化学療法(抗がん剤治療)
進行がんに対して、手術後に抗がん剤治療を行うことがあります。
手術後の病理検査によって最終的なステージが決まりますが、癌と同時切除されたリンパ節に癌細胞の転移があるなどした場合、癌の再発を抑制するために半年程度の抗がん剤治療を行います。主にステージII以降が対象になります。
がんが肝臓や肺などに遠隔転移を来している場合(ステージIV)は、手術では根治はほぼできません。抗がん剤治療が基本となり、がんの進行を抑制することを目的とした治療になります。
抗がん剤は経口内服薬や点滴で投与するものなど様々な種類があり、単剤やこれらを組み合わせて治療を行います。
⑥支持・緩和医療
がんの患者さんは、診断の時点から様々な問題に直面されることになります。患者さんの身体的苦痛はもちろん、精神的、社会的苦痛など多くの困難に対して、私たちは適切に評価し対応しています。そして、その苦痛を予防し、緩和することにより、患者さんとその家族の生活の質の改善に繋がることを目標にしています。
手術ができないくらいがんが進行した患者さん、手術後の再発した患者さんなど、治癒が望めなくなった段階では適切な緩和ケア、終末期ケアを行う必要があります。2020年6月私たちの病院に|いまここ|という緩和ケア病棟が誕生しました。|いまここ|は、主にがんなどの病気に伴う痛みや苦痛な症状、気持ちのつらさを和らげ、一日一日を大切に生活していただくことを目的とした病棟です。通院や在宅療養では症状を和らげることが難しく、入院が必要とされた患者さんが、少しでもその人らしく一日一日を大切に生活していただくことを目的としています。
緩和ケア病棟 |いまここ| HPはこちら